Vivant
Edito : Le combat sans fin contre la douleur…
- Tweeter
-
-
14 avis :
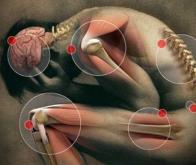
Il y a quelques jours avait lieu à Lyon un passionnant colloque, intitulé « la douleur, mieux comprendre pour mieux la soulager », organisé par le journal "Tribune de Lyon". Cette rencontre, qui était ouverte au grand public, a permis d’entendre plusieurs intervenants scientifiques de haut niveau, parmi lesquels le docteur Luis Garcia-Larrea, clinicien neurophysiologiste et responsable de l’équipe de recherche NeuroPain « Intégration centrale de la douleur » au sein du Centre de recherche en neurosciences de Lyon (CRNL), le professeur Patrick Mertens, chef de service Neurochirurgie à l’Hôpital Neurologique Pierre Wertheimer et le docteur Chantal Delafosse, responsable de la consultation douleur à l’Hôpital Femme Mère Enfant (HFME).
Ces différents intervenants commencèrent par rappeler que, depuis la plus haute Antiquité, médecins et chirurgiens n’avait eu de cesse d’essayer de supprimer ou de réduire autant que possible la douleur de leurs patients, en ayant recours à toutes sortes de substances et d’outils.
Dès le cinquième siècle avant Jésus Christ, Hippocrate, considéré comme le père de la médecine, fait du combat contre la douleur l’un des devoirs fondamentaux du médecin. Ce médecin et scientifique de génie développe toute une panoplie d’outils et de méthodes destinés à combattre plus efficacement la douleur des malades : saignées, bains, cataplasmes, emplâtres… Dès cette époque, les plantes sont également mises à contribution car les médecins ont observé que certaines d’entre elles, administrées judicieusement aux malades sous différentes formes, avaient la capacité précieuse de réduire sensiblement la douleur. La médecine grecque utilisait notamment plusieurs drogues d’origine végétale, comme la mandragore, la belladone ou encore le suc de pavot, dont les vertus narcotiques, analgésiques et sédatives étaient empiriquement bien connues.
À Rome, le grand médecin Galien place également au IIe siècle de notre ère la douleur au centre de sa réflexion et de sa pratique médicales. Il reprend et développe la pharmacopée issue du monde grec et recense dans ses manuels de pratiques médicales plus de 900 substances différentes susceptibles d’entrer dans la composition de préparations pouvant atténuer la douleur.
Il fallut cependant attendre le début du XIXe siècle et la combinaison de plusieurs avancées scientifiques et médicales décisives, pour qu’enfin on commence à prendre en charge efficacement et méthodiquement les différents types de douleurs provoquées par la maladie ou les interventions chirurgicales. Dans ce domaine, il faut rappeler le rôle historique et déterminant du Baron Dominique Jean Larrey ((1766-1842), chirurgien-en-chef des Armées de Napoléon, qui joua un rôle essentiel dans le développement des progrès enregistrés dans le domaine de la prise en charge de la douleur. Il constata notamment que la rapidité d’intervention et la bonne organisation logistique de la chaîne des soins augmentaient considérablement les chances de survie des blessés et malades en ces temps où les antibiotiques étaient encore inconnus. Sa devise, “Guérir parfois, soulager souvent, comprendre toujours” reste d’ailleurs parfaitement d’actualité deux siècles plus tard. Homme à la fois pragmatique et visionnaire, il fut un des premiers à défendre ardemment en 1828, contre la majorité conservatrice de ses collègues, devant l’Académie de médecine, les premières tentatives d’anesthésie générale réalisées en Angleterre.
Alors que tous les produits nécessaires avaient déjà été découverts (en 1776 le protoxyde d’azote, en 1792, la morphine, en 1806, l’éther, le chloroforme en 1830), il fallut en France plus d’un demi-siècle pour lever, avec l’utilisation de l’éther par le chirurgien Alfred Velpeau à partir de 1847, les réserves du corps médical sur la nécessité d’utiliser systématiquement l’anesthésie générale lors des interventions chirurgicales. Outre-Manche, le médecin écossais James Yong Simpson commence à utiliser à la même époque (1847), une autre substance prometteuse, le chloroforme. En 1860, le grand Claude Bernard, père de la physiologie moderne, propose l’anesthésie combinée associant chloroforme et morphine. Au même moment, Niemann isole de la feuille de coca un puissant alcaloïde : la Cocaïne. Mais il faudra cependant attendre 1885 pour que Halsted réalise une première anesthésie locale à la cocaïne.
Parallèlement à l’anesthésie par inhalation se développe également une autre méthode, l’anesthésie intraveineuse. Après un demi-siècle d’essais et de tâtonnements, cette méthode prend véritablement son essor en 1932, grâce à l’utilisation de l'hexobarbital, puis en 1934 avec l’arrivée d’un autre barbiturique très efficace, le thiopental, encore utilisé de nos jours.
Aujourd’hui, médecins et anesthésistes ont à leur disposition une panoplie impressionnante de molécules et de substances qui peuvent se combiner entre elles et qui permettent de proposer au malade une anesthésie à la fois très précise, efficace et très sûre. En 2012, une vaste méta-analyse canadienne, portant sur plus de 21 millions d’anesthésies, a d’ailleurs montré que le taux de mortalité moyen à la suite d’une anesthésie générale avait été réduit de 90 % au cours du dernier demi-siècle !
En France, une étude réalisée en 1999 sur 4 200 dossiers de malades décédés a montré que le taux de mortalité directement imputable à l’anesthésie générale était de l’ordre de 0,69 morts pour 100 000 anesthésies, ce qui fait dire au professeur André Lienhart, chef du service d'anesthésie-réanimation du CHU Saint-Antoine à Paris "Qu’avoir une anesthésie générale présente plus de risques que de voyager en train, mais c'est plus sûr que de monter dans sa voiture ».
Parallèlement à ces progrès considérables et très concrets dans les domaines de l’anesthésie locale ou générale, les scientifiques ont également réalisé au cours de ces dernières années plusieurs avancées majeures dans le domaine de la connaissance fondamentale des mécanismes complexes de la douleur. En 2012, les travaux d'André Laferrière, de l'Université McGill à Montréal, ont par exemple montré chez le rat qu'en inhibant une molécule nommée PKM, essentielle à la mémoire de la douleur, ils éteignent la douleur chronique. Cette molécule est donc nécessaire à la mémoire de la douleur, et il semblerait, selon ces recherches, qu’en l'inhibant, on puisse supprimer ou atténuer sensiblement les douleurs persistantes et chroniques dont souffre une personne sur six dans les pays développés.
Toujours à l’Université McGill, d’autres recherches présentées en 2013 ont montré que la douleur chronique provoquerait des changements épigénétiques dans le cerveau, ce qui expliquerait pourquoi l'organisme conserve définitivement le "souvenir" de la blessure. Les chercheurs ont notamment mis en lumière l'existence d'un mécanisme qui intègre le souvenir d'une blessure directement dans l'ADN de notre cerveau en utilisant un mécanisme biochimique chiffré appelé méthylation de l'ADN. La méthylation se traduit par l'ajout de groupements méthyles - des composés simples constitués de carbone et d'hydrogène - à l'ADN qui modifient la structure des gènes.
La méthylation de l’ADN, marque épigénétique sur le gène lui-même, peut par conséquent permettre de « garder en mémoire » une expérience qui modifiera le comportement du gène. La différence essentielle entre les causes « génétiques » et « épigénétiques » d’une maladie tient au fait que les modifications génétiques sont héréditaires et permanentes, tandis que les modifications épigénétiques peuvent être réversibles.
Cette nouvelle étude de McGill est la première à établir un lien entre la douleur chronique et les modifications épigénétiques dans le cerveau. « Les lésions entraînent des modifications à long terme du marquage de l’ADN au niveau cérébral ; nos travaux ont permis de démontrer qu’il serait possible de contrer les effets de la douleur chronique au moyen d’interventions reposant sur des approches comportementales ou pharmacologiques qui font obstacle à la méthylation de l’ADN, » affirme le professeur Szyf, coauteur de ces travaux et il ajoute « Nos recherches pourraient modifier radicalement la façon dont nous traitons la douleur chronique ».
En mai dernier, une autre équipe de recherche internationale coordonnée par l’Université de Cambridge, a identifié un gène - PRDM12 - dont la mutation est responsable d’une insensibilité congénitale à la douleur chez certaines personnes. Selon le Professeur Ya-Chun Chen, qui a dirigé ce travail, « Nos recherches offrent un réel espoir de déboucher sur une nouvelle classe d’analgésiques très efficaces qui cibleront la chromatine, la protéine commandée par ce gène ». PRDM12 est seulement le cinquième gène lié à l'absence de perception de la douleur à avoir été identifié à ce jour et il s’agit d’une découverte importante puisque deux des gènes précédemment découverts ont déjà conduit au développement de nouveaux analgésiques qui sont actuellement testés dans des essais cliniques. En outre, comme le souligne le professeur Geoff Woods qui a participé à ces recherches, « Nous comprenons beaucoup mieux les mécanismes biologiques liés à la douleur intense que ceux qui permettent l’absence de douleur. Or les deux sont tout aussi importants pour le développement de nouveaux traitements de la douleur.
Sur le front des substances analgésiques, d’importantes découvertes ont également été réalisées au cours de ces 10 dernières années. C'est ainsi que l'étude d'une petite grenouille d'Amazonie (Phyllomedusa sauvagii) a permis de découvrir une nouvelle molécule, la dermorphine, un opioïde aux propriétés extraordinaires, qui ne serait présente que chez certains batraciens et dont la puissance antalgique est 30 fois supérieure à celle de la morphine. Les reptiles sont également pleins de promesses en matière médicale. Des chercheurs de l'Institut de Pharmacologie Moléculaire et Cellulaire de Valbonne viennent ainsi de découvrir les remarquables propriétés anti-douleur d'un redoutable serpent, le mamba noir. Après avoir passé au crible des dizaines de venins d’animaux différents, ces chercheurs ont découvert qu'une famille de protéines contenues dans le venin du mamba noir, les mambalgines, pouvait doubler la résistance à la douleur chez la souris. Les manbalgines sont également très efficaces contre les douleurs d'origine inflammatoire. En outre, ces protéines ne provoquent pas d'effets secondaires comme c'est le cas pour les opioïdes. Les mambalgines semblent capables de bloquer de manière différente, selon le point d'injection, le signal nerveux lié à la douleur en inhibant des molécules de la famille des canaux ioniques impliqués dans la transmission de la douleur.
La nature est décidément une source inépuisable d’inspiration pour la mise au point de nouveaux médicaments contre la douleur. Il y a un an, à l’occasion de la conférence annuelle de la société américaine de chimie (ACS), une équipe de recherches australienne dirigée par David Craik, de l'Université de Queensland, a présenté une étude très intéressante qui montre les effets analgésiques remarquables du venin du Conidae, un escargot marin du Pacifique, qui contient des centaines de petites protéines appelées conotoxines, exerçant une puissante action contre la douleur.
Pour l’instant, ce médicament expérimental à base de venin d'escargot a été testé uniquement sur des rats de laboratoire. Il est considéré comme environ 100 fois plus puissant que la morphine ou la gabapentine, deux médicaments considérés comme extrêmement efficaces pour soulager les douleurs neuropathiques chroniques. « Nous ne connaissons pas encore les effets secondaires de ce traitement car il n'a pas été testé sur l'homme. Mais nous pensons que cette substance est sans danger. Elle agit par un mécanisme tout à fait différent de celui de la morphine. Nous pensons même que ce médicament produirait très peu d'effets secondaires et ne créerait pas de dépendance » précise le professeur Craik.
Il faut également signaler les expérimentations actuelles concernant une nouvelle classe de médicaments contre la douleur, les inhibiteurs doubles d’enképhalinases (IDENKs), qui pourraient être mis sur le marché vers 2018. Ces substances sont très intéressantes car elles ont la capacité de prolonger l’effet d’analgésiques produits naturellement par le corps humain. Développés par la start-up française Pharmaleads, ces médicaments sont actuellement en essais cliniques de phase II.
L’action de ces nouveaux composants est originale et très intéressante : ces IDENKs sont en effet capables de bloquer très rapidement - en inhibant des enzymes spécifiques, les enképhalinases - la dégradation prématurée des enképhalines, des opioïdes endogènes qui sont naturellement produits en quantité par notre organisme en cas de douleurs intenses.
D’après les premières études menées par Pharmaleads, « Les inhibiteurs doubles d’enképhalinases auraient une efficacité proche de celle de la morphine sur les douleurs aiguës, sans les effets indésirables », indique le Professeur Bernard Roques. En outre, cette nouvelle classe de médicaments pourrait à terme être utilisée pour mieux lutter contre les douleurs rebelles dans de nombreuses pathologies.
Mais si la lutte inlassable contre la douleur doit évidemment beaucoup aux progrès de la biologie et de la chimie de synthèse, des approches radicalement nouvelles, issus du monde de la physique ouvrent également depuis quelques années de grands espoirs en matière de lutte contre certains types de douleurs chroniques. L’année dernière, des chercheurs de l'Université de Stanford ont par exemple réussi à modifier des souris par thérapie génique afin que leurs "nocicepteurs" (récepteurs sensibles à la douleur) soient contrôlés par la lumière. Ces scientifiques ont ainsi pu montrer qu'une couleur rendait la souris plus sensible à la douleur alors qu'une autre couleur réduisait sa sensibilité.
Il semble donc, que l’optogénétique, cette discipline récente prometteuse qui associe l’optique et la génétique, puisse devenir un outil thérapeutique nouveau et puissant pour lutter contre certaines douleurs.
Signalons enfin que depuis cet été, une autre technique issue de la physique donne des résultats très intéressants dans la prise en charge de certaines douleurs chroniques : la stimulation magnétique transcrânienne répétitive. Expérimentée à l'hôpital Neurologique Pierre Wertheimer de Lyon par le neurophysiologiste et chercheur Luis Garcia-Larrea, cette technique, dont on commence seulement à mesurer l’intérêt thérapeutique, permet de soulager de manière sensible et durable certaines douleurs chez de nombreux patients réfractaires aux méthodes analgésiques classiques.
Reste que, presque 20 ans après la loi hospitalière de 1996, pour laquelle s’était ardemment battu mon collègue Lucien Neuwirth, qui prévoit que tous les Etablissements de Soins doivent mettre en place des structures spécialisées dans la prise en charge de la douleur, les moyens dont disposent nos structures de soins pour cette mission médicale absolument essentielle restent notoirement insuffisants, notamment en matière de personnels compétents et disponibles. Cet écart grandissant entre les outils et moyens d’action de plus en plus efficaces et diversifiés contre la douleur et la possibilité d’accès effectif et équitable à ces moyens par les malades, n’est plus admissible aujourd’hui dans notre Pays.
Sur ce sujet grave mais capital de la détection et de la prise en charge précoce et globale de toutes les formes de douleurs et de souffrances physiques et psychologiques, nous devons avoir le courage d’ouvrir un véritable débat sociétal et éthique afin que, demain, même lorsqu’un malade aura malheureusement épuisé toutes les ressources thérapeutiques disponibles et approchera du terme de sa vie, il puisse bénéficier d’une véritable prise en charge personnalisée de ses souffrances, tout en disposant le plus longtemps possible de sa pleine conscience. Il y a là un enjeu majeur de société si nous voulons réinsuffler à notre médecine devenue hyperspécialisée et hypertechnologique une dimension humaine inexpugnable.
René TRÉGOUËT
Sénateur honoraire
Fondateur du Groupe de Prospective du Sénat
Noter cet article :
Vous serez certainement intéressé par ces articles :

L'IA révolutionne le dépistage des cancers
Dans le cadre de l’étude PRAIM, la plus vaste jamais réalisée en la matière, des chercheurs de l'Université de Lübeck et le Centre médical universitaire du Schleswig-Holstein ont analysé les ...

Cancer du côlon : les haricots blancs améliorent sensiblement les chances de survie
Le microbiome intestinal, composé de milliards de micro-organismes, joue un rôle essentiel dans notre santé globale. Il est impliqué dans la digestion, le système immunitaire et même la prévention ...

Le lien entre fatigue chronique et système immunitaire se précise
Une vaste méta-analyse inédite à partir d'une centaine d'études sur la fatigue révèle qu'un adulte sur cinq, dans le monde, a déjà ressenti une perte d'énergie pendant plus de six mois sans aucune ...
Recommander cet article :
- Nombre de consultations : 4718
- Publié dans : Médecine
- Partager :
Syned
17/12/2015Sujet grave mais dont le traitement s'achève sur une note d'espoir. Pourquoi si peu de réaction des lecteurs, nous sommes et serons tous concernés un moment ou l'autre dans la vie ?!
Il reste encore bien du chemin pour voir évoluer une nouvelle approche existentielle.